
隐秘的“心”事:你的性取向与性别认同,如何悄悄影响代谢健康?
当我们谈论糖尿病、心脏病或高血压这些“富贵病”时,脑海中浮现的罪魁祸首通常是高糖饮食、缺乏运动或是家族遗传。我们习惯于将代谢健康视为纯粹的生物学或生活方式问题,认为血糖和血管对所有人都一视同仁。
然而,近期发表在知名学术期刊《Diabetologia》上的一篇叙述性综述却揭示了一个常被忽视的残酷真相:对于全球约占成年人口9%的性与性别少数群体(SGM,包括女同性恋、男同性恋、双性恋、跨性别者及酷儿等LGBTQ+人群)而言,他们的社会身份本身,可能就是引发心脏代谢危机的一个关键“隐形变量”。
为什么性取向会和糖尿病扯上关系?性别认同又如何左右心血管的命运?这篇综述梳理了2017年至2025年间的大量文献,试图拨开迷雾,从流行病学数据中寻找答案。
1. 不仅仅是心理压力:当“身份”成为生理负担
长期以来,关于SGM群体的健康研究多聚焦于心理健康或传染病领域。但是,越来越多的证据表明,长期的社会压力正在以一种隐秘的方式侵蚀着这一群体的生理机能。
研究人员发现,SGM群体面临的心脏代谢风险并非单一因素造成,而是一个复杂的社会-生物学过程。如图[1]所示,这可以用“交叉性(Intersectionality)”和“少数压力(Minority Stress)”模型来解释。请跟随这张图的逻辑来看:一个人的健康并非孤立存在,而是深深嵌入在社会背景中。最左侧列出了诸如性取向、性别认同、种族、社会经济地位等“交叉身份”;这些身份在特定的社会权力结构(如异性恋霸权、种族主义)下,会遭遇不同程度的结构性污名和人际歧视。
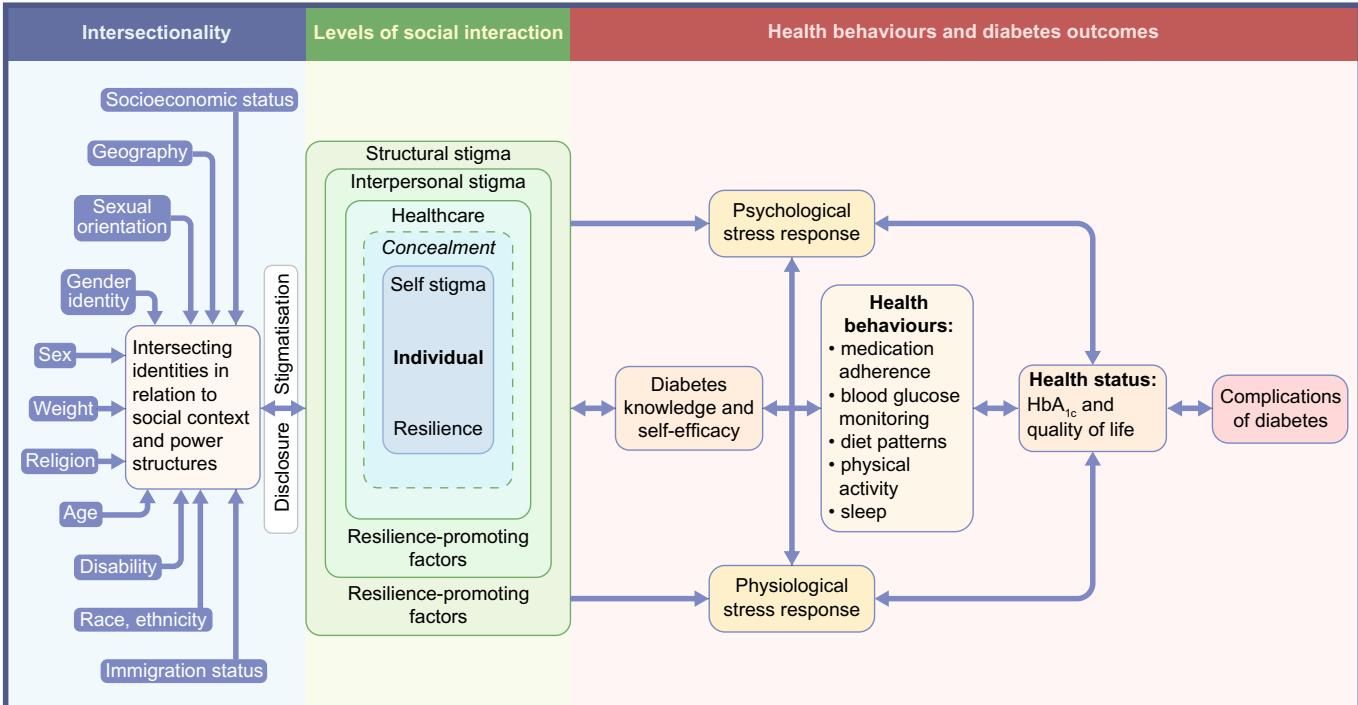
从图[1]的中部向右看,我们可以清晰地看到这种社会压力是如何转化为生物学后果的:持续的结构性污名(如歧视性政策)和人际污名(如医疗环境中的偏见),迫使个体长期处于“隐瞒身份”或“自我污名化”的紧张状态。这种心理压力不仅削弱了人们对糖尿病等疾病的自我管理能力,更直接触发了生理应激反应——长期的皮质醇水平升高和慢性炎症,最终干扰了血糖控制,增加了糖尿病及其并发症的风险。这不再仅仅是“心情不好”,而是实实在在的生理损伤。
2. 数据迷雾:英美研究的有趣差异
尽管机制理论已有雏形,但在具体的风险统计上,科学界却面临着“盲人摸象”的困境。这篇综述对比了大量来自英国和美国的数据,发现了一些耐人寻味的差异和共识:
- 糖尿病风险:在英国的数据(如全科医生患者调查)中,性少数女性患糖尿病的风险明显高于异性恋女性(优势比约为1.2),跨性别成人的风险也高于顺性别对照组。但在美国,由于数据来源混杂(有的基于自我报告,有的基于电子病历),结果则显得模棱两可。
- 慢性肾病(CKD):同样的,英国数据显示SGM亚群的肾病风险增加,而美国数据则未显示出明显差异。
这种差异可能源于两国医疗体系的不同(英国NHS覆盖更广),也反映了当前研究的一大痛点:许多SGM个体在就医时因害怕歧视而隐瞒身份,导致电子病历中的数据存在巨大的“幸存者偏差”。
3. 风险地图:谁在承受更多?
尽管总体数据尚存争议,但当我们把目光聚焦到具体的风险因素时,一些特定的高危亚群开始浮出水面。
3.1 肥胖与体型的悖论
肥胖是2型糖尿病最强的风险因素之一。研究显示,女同性恋和双性恋女性超重或肥胖的风险普遍高于异性恋女性。这可能与该群体对主流审美标准(如极度以瘦为美)的抵触有关,这种“身体接受度”虽在心理上是一种解放,但在代谢健康上却可能是一把双刃剑。
相反,男同性恋群体则呈现出另一种极端。出于对“理想身材”的追求,他们的肥胖率往往低于异性恋男性,但这并不意味着绝对健康——这也可能伴随着饮食失调和过度的形象焦虑。
3.2 烟酒与压力的代偿
当社会压力无处排解时,物质使用往往成为情绪的出口。多项荟萃分析证实,SGM群体(尤其是双性恋女性)的吸烟率和酗酒率显著高于普通人群。这些行为本身就是心血管疾病和代谢紊乱的强力催化剂。
3.3 被偷走的睡眠与潜在的病毒威胁
除了饮食和运动,睡眠质量是代谢健康的另一个重要支柱。然而,对于SGM群体来说,安稳的睡眠往往是一种奢侈品。研究指出,由于长期承受“少数压力”,性少数成年人的睡眠障碍和睡眠质量普遍差于异性恋者,这一现象在跨性别和性别多元化群体中尤为严重。
此外,我们不得不提到HIV(人类免疫缺陷病毒)的影响。虽然随着抗逆转录病毒疗法(ART)的普及,HIV感染者的寿命显著延长,但这把“生命保护伞”也带来了副作用:某些ART药物可能导致体重增加和代谢紊乱,从而增加糖尿病风险。考虑到在SGM亚群(特别是跨性别女性和男男性行为者)中HIV的高感染率,这种“病毒+药物+代谢”的叠加风险不容忽视。
4. 跨性别者的特殊挑战:激素是一把双刃剑吗?
对于跨性别群体而言,性别肯定激素治疗(GAHT)是许多人实现性别一致性的重要途径,但它对心脏代谢的影响一直是医学界关注的焦点。
4.1 心血管风险的真相
早期的研究曾发出警报,认为激素治疗会显著增加死亡率和发病率。但是,综述澄清了一个关键点:早期的风险主要源于使用了乙炔雌二醇(ethinyloestradiol)。如今,随着更安全的生物同质性雌激素的使用,这种风险已大幅降低。尽管如此,美国BRFSS数据仍显示,跨性别女性患心肌梗死、中风等心血管疾病的患病率高于顺性别女性。这提示我们,除了激素本身,长期的社会心理压力可能在其中扮演了更重要的角色。
4.2 肾脏健康的迷局
一个鲜为人知的生理细节是:激素治疗会改变肌肉量,进而影响血肌酐水平——这是临床上评估肾功能(eGFR)的金标准指标。
- 跨性别女性在使用激素后,肌肉量通常减少,导致肌酐下降;
- 跨性别男性则相反,肌酐可能上升。
这就造成了一个诊断盲区:如果不考虑激素带来的生理改变,传统的肾功能检测可能会误导医生,造成误诊或漏诊。因此,对于正在进行激素治疗的个体,直接测量肾小球滤过率(GFR)而非仅依靠估算值,可能更为准确。
5. 医疗高墙:比疾病更可怕的是沉默
如果说生理机制是“内忧”,那么医疗环境中的结构性障碍则是“外患”。
正如前文图[1]所展示的“结构性污名”,SGM群体在寻求医疗帮助时,往往面临着巨大的心理门槛。许多人因害怕遭遇医护人员的歧视、误解或不尊重的称呼,而选择隐瞒身份,甚至回避就医。这种“回避性应对”直接导致了糖尿病筛查率的下降和病情的延误。
电子病历数据的分析证实了这一担忧:患有糖尿病的跨性别男性和女性,接受HbA1c(糖化血红蛋白)复查的可能性显著低于顺性别男性。这意味着,即便他们确诊了糖尿病,也未能得到同等质量的监测和管理。当“看病”本身成为一种压力源时,依从性和自我管理能力自然大打折扣。
6. 结语:看见被忽视的“少数”
这篇发表在《Diabetologia》上的综述,为我们敲响了警钟:SGM群体的心脏代谢健康差异,绝非单一因素所致,而是社会污名、生活方式、药物副作用及医疗障碍共同交织的结果。
我们急需改变什么?
- 数据的包容性:未来的纵向队列研究必须纳入性取向和性别认同数据,我们不能再用“一刀切”的异性恋顺性别视角去衡量所有人的健康。
- 精准的医疗关怀:临床医生需要意识到激素治疗对代谢指标(如肌酐)的干扰,并提供不带偏见的、肯定性的医疗服务。
- 社会支持网络:建立针对SGM群体的糖尿病同伴支持小组,利用社区的力量对抗孤独与压力。
心脏代谢健康不应有“身份门槛”。唯有看见那些被隐没在数据背后的真实个体,理解他们独特的生存困境,我们才能真正实现医疗公平,让每一颗心脏都能自由而健康地跳动。
论文信息
- 标题:Sexual orientation, gender identity and cardiometabolic risk: a narrative review.
- 论文链接:https://doi.org/10.1007/s00125-025-06572-7
- 论文一键翻译:点击获取中文版 ➡️
- 发表时间:2025-12
- 期刊/会议:Diabetologia
- 作者:Meredith S Duncan, Lauren B Beach, Hill L Wolfe, ..., Carl G Streed
本文由超能文献AI辅助创作,内容仅供学术交流参考,不代表任何医学建议。
References
分享

