
对于许多准妈妈来说,发现怀孕后的喜悦往往伴随着一丝恐慌:“我不知道自己怀孕时吃的那些药,会不会伤害到肚子里的宝宝?”
这种担忧并非空穴来风。长期以来,用于降低胆固醇、预防心血管疾病的他汀类药物(Statins),在孕期用药指南中一直被列为“高危禁区”。传统的医学观点认为,这类药物可能会干扰胎儿发育,导致出生缺陷。因此,医生通常会建议女性在备孕或发现怀孕后立即停药。
但是,对于那些患有家族性高胆固醇血症或极高心血管风险的准妈妈来说,停药意味着让母亲置身于心脏病发作的风险之中。这成了一个两难的抉择:是保护孩子而牺牲母亲的健康,还是为了母亲冒险用药?
近日,一项来自挪威的重磅研究为这个难题提供了全新的解答。科学家们分析了超过80万次妊娠的数据,得出了一个令人意外且宽慰的结论。
长期以来,他汀类药物被视为妊娠期的“洪水猛兽”,主要是基于早期的动物实验数据,这些实验显示高剂量的他汀可能导致胎儿畸形。然而,人类和老鼠毕竟不同。在真实的人类世界中,这种药物真的那么可怕吗?
事实是,我们一直缺乏足够大规模的人类数据来下定论。因为出于伦理考虑,科学家不可能直接找孕妇来做“服药实验”。我们只能通过观察那些“无意中”服药的女性来积累证据。
随着近年来一些零星的观察性研究显示风险并没有想象中那么大,监管机构的风向也开始转变。美国食品药品监督管理局(FDA)在2021年已经要求撤销对他汀类药物在孕期使用的“最强警告”,认为其致畸风险可能被高估了。但即便如此,医学界仍缺乏一个“一锤定音”的证据。
为了彻底搞清这个问题,挪威奥斯陆大学的研究团队进行了一项规模空前的全国性研究。他们并未局限于几百几千个样本,而是直接调取了挪威国家健康登记中心从2005年到2018年长达13年间的所有妊娠记录。
这是一次真正意义上的大数据“挖掘”。如图[1]所示,研究人员初步筛选了超过82万次妊娠记录,经过严格的排除(如剔除染色体异常案例等干扰项),最终锁定了805,368次妊娠作为研究对象。
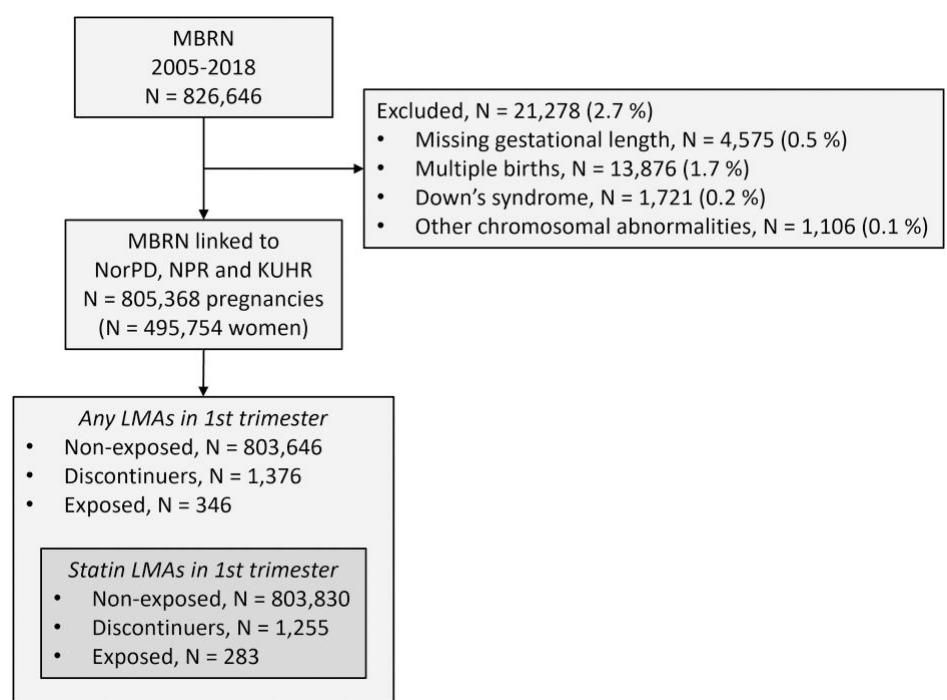
在这80多万份档案中,研究人员重点关注了三类人群,就像把她们放在显微镜下对比:
如图[1]所示,最终被纳入分析的“暴露组”孕妇有283人,虽然比例不高,但放在全国大数据的背景下,这已经是一个非常珍贵且具有统计学意义的样本量。
答案可能比你想象的要乐观得多。
研究团队主要关注的是先天性畸形的发生率。在普通人群(非暴露组)中,出生缺陷的发生率大约是4.3%。那么,吃了药的那组人,这个数字飙升了吗?
数据显示,在孕早期服用他汀类药物的孕妇中,胎儿出现畸形的比例是6.7%。
“等一下!”你可能会说,“4.3%对6.7%,这不就是风险增加吗?”
且慢,这正是统计学的陷阱所在,也是这项研究的高明之处。
我们需要问的是:这多出来的比例,是因为吃了药,还是因为吃药的这群妈妈本身年纪更大、或者身体状况更差?
研究发现,服用他汀的孕妇平均年龄更大(33岁 vs 30岁),吸烟比例更高(16% vs 8.4%),且患有糖尿病、高血压等慢性病的比例也远高于普通孕妇。这些因素本身就会增加生出缺陷宝宝的风险。
当科学家们运用统计学方法,剔除了年龄、吸烟、基础疾病等“干扰项”之后,真相浮出了水面。
如图[2]右侧的关键结果所示,当科学家将这些背景差异考虑在内,进行科学的“加权调整”后,那个看似增加的风险数字瞬间变得不再显著。
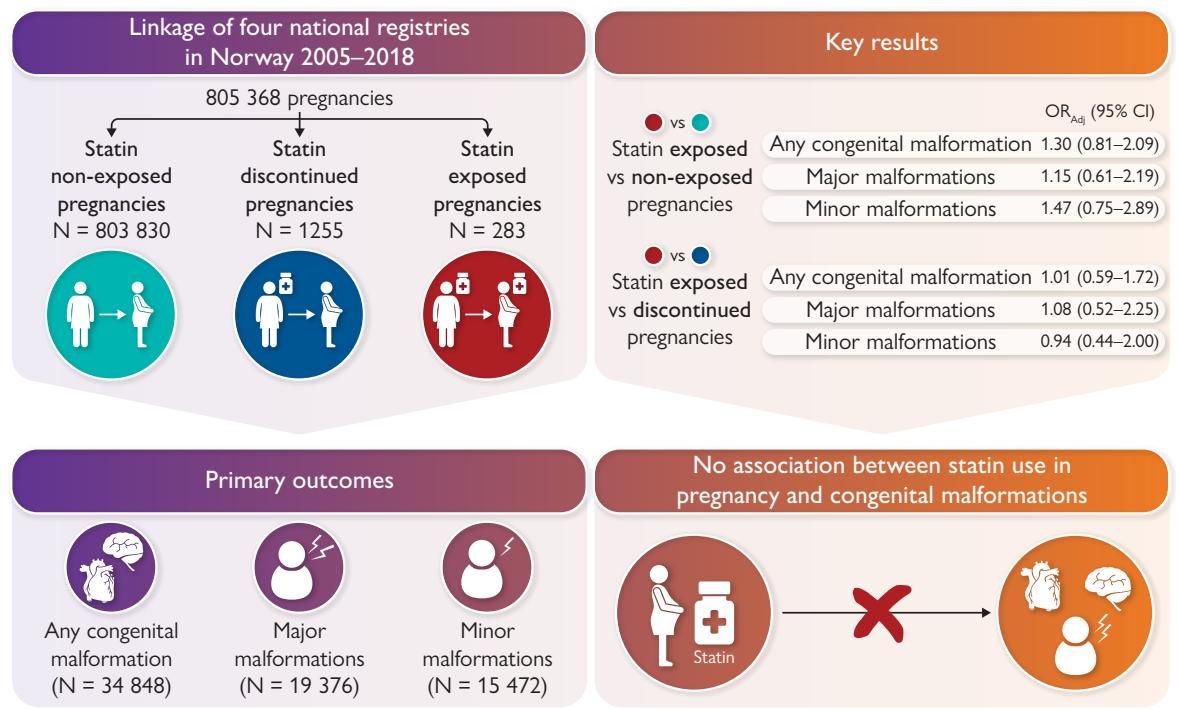
具体来说,在调整了母亲年龄、吸烟习惯、是否有糖尿病或高血压等因素后,数据显示:
这就好比两个学生考试,一个考了90分,一个考了70分。乍一看差距很大,但如果你知道考70分的那个学生不仅发着高烧,而且考卷难度是别人的两倍,你就会明白,单纯的分数对比是不公平的。一旦考虑到这些“难度系数”,他们的表现其实并没有本质区别。
为了让结论更加无懈可击,研究团队还祭出了一个“杀手锏”——将孕期坚持服药的女性与孕前服药但孕期停药的女性(停药组)进行直接对比。
这一招非常高明。因为这两组女性有着极其相似的身体状况:她们都患有高脂血症,都有较高的心血管风险。唯一的区别就在于:怀孕的那几个月,药是吃了还是停了。
如图[2]下半部分的数据显示,在这场更为公平的“终极PK”中,两组胎儿的畸形发生率几乎完全一致。
这一结果有力地支持了一个观点:导致胎儿健康风险的,很可能是母亲本身的基础疾病(如严重的代谢紊乱),而不是他汀类药物本身。
一项单一的研究或许还不足以完全打消顾虑,但如果把它和全球其他的顶尖研究放在一起看呢?
研究团队将这次挪威的发现,与之前发表的全球相关研究(包括样本量巨大的美国队列研究)进行了汇总分析(Meta-analysis)。
如图[3]所示,这是一个汇聚了全球智慧的“森林图”。每一个横线代表一项研究,中间的竖线代表“无风险增加”。我们可以清晰地看到,大多数横线都跨过了竖线,或者紧挨着竖线。当把所有数据汇总(最下方的菱形图标)后,总体结果显示他汀类药物与重大先天性畸形之间不存在显著关联(综合比值比为1.06)。
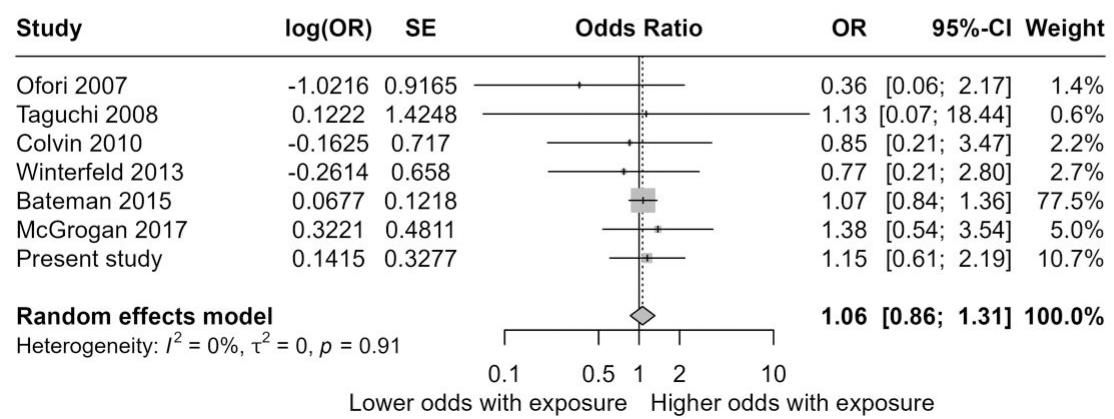
这意味着,无论是挪威的80万数据,还是全球范围内更庞大的数据集,都在指向同一个方向:他汀类药物在孕期并不像我们曾经以为的那么可怕。
这项研究并不是鼓励所有孕妇都去吃降脂药,它的核心价值在于为两类人群提供了科学的“定心丸”:
从“绝对禁忌”到“风险可控”,我们对他汀类药物在孕期安全性的认知正在经历一场范式转移。挪威的这项大规模研究告诉我们,有时候恐惧源于未知,而数据能驱散迷雾。
当然,科学总是严谨的。虽然没有发现“强相关”,但受限于样本量(毕竟孕期服药的人还是少数),我们还不能100%排除极其微小的风险。未来,随着更多像PCSK9抑制剂等新型降脂药的出现,我们还需要持续关注它们在孕期的表现。
对于每一个正在孕育新生命的家庭来说,最好的药物不仅仅是药瓶里的药丸,更是基于科学证据的理性决策与安心。
本文由超能文献“资讯AI智能体”基于4000万篇Pubmed文献自主选题与撰写,并经AI核查及编辑团队二次人工审校。内容仅供学术交流参考,不代表任何医学建议。
分享

以色列科学家发现,噬菌体(细菌病毒)自带一种小RNA(PreS),能劫持细菌的DNA复制机器,通过解除细菌关键基因dnaN mRNA的折叠结构,使其大量生产DnaN蛋白,从而加速自身基因复制,这一机制在病毒界可能广泛存在。

科学家在肝癌研究中发现,FBXO2蛋白通过泛素化修饰KPTN,破坏了细胞内的mTORC1“刹车系统”KICSTOR,导致肝癌细胞过度生长。临床数据显示FBXO2在肝癌组织中高表达,敲低FBXO2能显著抑制小鼠肿瘤生长,为肝癌治疗提供了新的靶点。

研究揭示白血病患者中TLX1阳性并非都预后良好,14%的TLX1过表达病例因“增强子劫持”机制导致预后极差,传统检测方法难以发现。精准基因检测可帮助识别高危患者,实现个性化治疗。

深海鱼打破脊椎动物视觉发育“先锥后杆”铁律,幼鱼自带“混血”感光细胞,兼具夜视与灵敏度,以适应深海环境。该研究揭示了生命在极端环境下的惊人可塑性。