零基础医生也能手搓AI?实验揭秘:ChatGPT让科研成功率从25%飙升至87%
在人工智能(AI)席卷全球的今天,医疗界正经历着一场前所未有的变革。从辅助诊断到个性化治疗,AI似乎无所不能。然而,对于身处临床一线的医生来说,这却往往是一场“看得见摸不着”的热闹。
为什么?因为横亘在医学与AI之间那道厚厚的“技术高墙”。
医生们拥有最宝贵的临床数据和直觉,知道痛点在哪里,但不懂代码、不会建模;工程师们精通算法,却往往听不懂医生的需求。这种错位,让无数绝佳的医学AI点子胎死腹中。那么,如果给不懂代码的医生配备一个“超级助手”——大语言模型(如ChatGPT),情况会发生逆转吗?
近期,来自中山大学中山眼科中心的研究团队在国际权威期刊《Cell Reports Medicine》上发表了一项有趣的随机对照试验。他们找来了64位完全不懂AI的年轻医生,进行了一场为期两周的“AI速成挑战赛”。结果令人大受震撼:AI助手的介入,直接将科研项目的完成率翻了三倍以上。
这场实验到底是怎么做的?它是如何打破技术壁垒的?又给我们带来了哪些冷思考?让我们一起走进这项不仅“硬核”而且“接地气”的研究。
1. 一场“零基础”的挑战赛:医生VS代码
在这个实验中,研究人员并没有选择那些已经兼修计算机的“斜杠医生”,而是刻意筛选了64位“纯粹”的初级眼科医生。他们的共同点是:临床经验丰富(平均近2年),但AI科研经验为零,代码技能为零。
1.1 任务:两周内“手搓”一个AI模型
这64位“小白”医生接到了一个听起来几乎不可能完成的任务:在两周内,从零开始,独立设计并训练出一个能够自动识别白内障的AI模型。他们需要处理真实的裂隙灯图像数据,设计实验方案,跑通代码,最后还要写出实验报告。
1.2 分组:是否有“外挂”加持
为了验证大语言模型(LLM)的威力,研究人员将医生们随机分成了两组,每组32人:
- “外挂”组(干预组):可以使用ChatGPT-3.5作为辅助工具,同时允许使用搜索引擎(Google等)和书籍。
- “徒手”组(对照组):严禁使用ChatGPT等AI工具,只能靠传统的搜索引擎和查阅文献书籍来“硬啃”。
为了保证公平,两组医生在智商、性别、受教育年限等背景上都进行了严格匹配。此外,还有一个由资深专家组成的“救援队”,当医生们实在卡在某个步骤超过2天动弹不得时,专家会按需提供最低限度的指导(从理论点拨到代码支援)。
如图[1]所示,这项研究的设计非常严谨,涵盖了从招募、随机分组、执行任务到后续的“加赛”环节(清洗期后的新任务)。这不仅是一次简单的工具测试,更像是一场关于“人类潜能与AI工具”的社会学实验。

2. 碾压式的胜利:数据不会撒谎
两周的时间转瞬即逝,结果如何?数据展现出的差异之大,甚至超出了研究人员的预期。
2.1 成功率的惊天逆转
实验结果显示,“外挂”组展现出了碾压式的优势。从图[2]的图形摘要中我们可以直观地看到这组鲜明的对比:
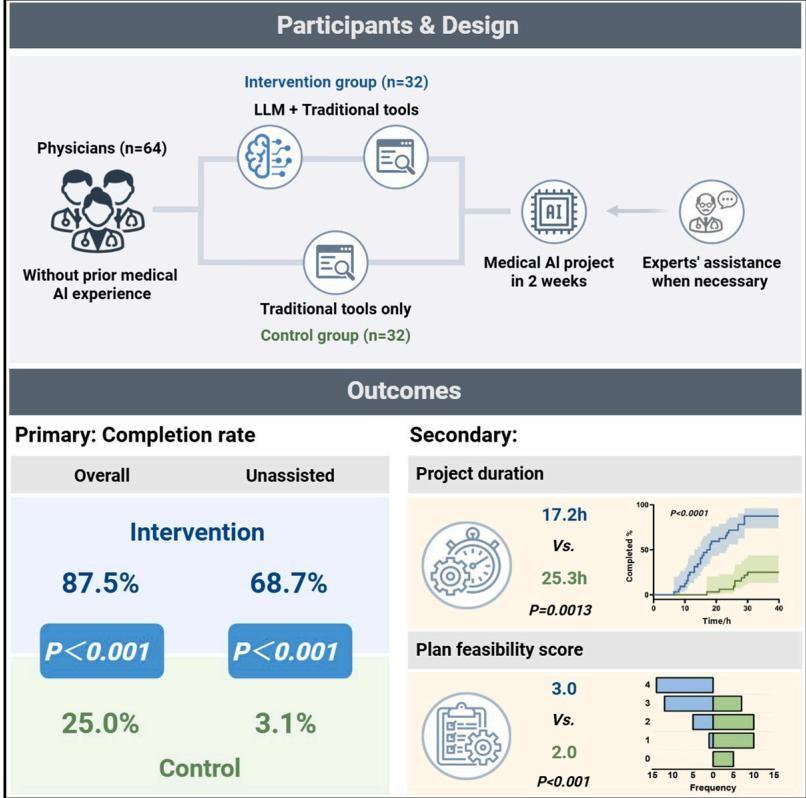
- 项目完成率:“外挂”组有87.5%(28/32人)的医生成功交付了模型,而“徒手”组只有25.0%(8/32人)。
- 独立通关率:更令人震惊的是,如果剔除那些接受了专家“救援”的人,完全依靠自己(和ChatGPT)搞定一切的比例,“外挂”组高达68.7%,而“徒手”组仅有可怜的3.1%(全组仅1人)。
换句话说,如果没有ChatGPT的帮助,绝大多数普通医生面对AI开发任务时,基本就是“两眼一抹黑”,连起步都困难。而有了AI助手,近七成的医生能独立跑完全程。
2.2 不仅做得完,还做得快、想得好
AI助手带来的不仅仅是“能做”,还有“高效”。
如图[3]所示,在成功完成项目的医生中,“外挂”组的平均耗时显著短于“徒手”组(17.2小时 vs 25.3小时)。特别是在最让人头秃的方案设计(Plan designing)和数据处理(Data processing)阶段,AI组的效率优势极为明显。
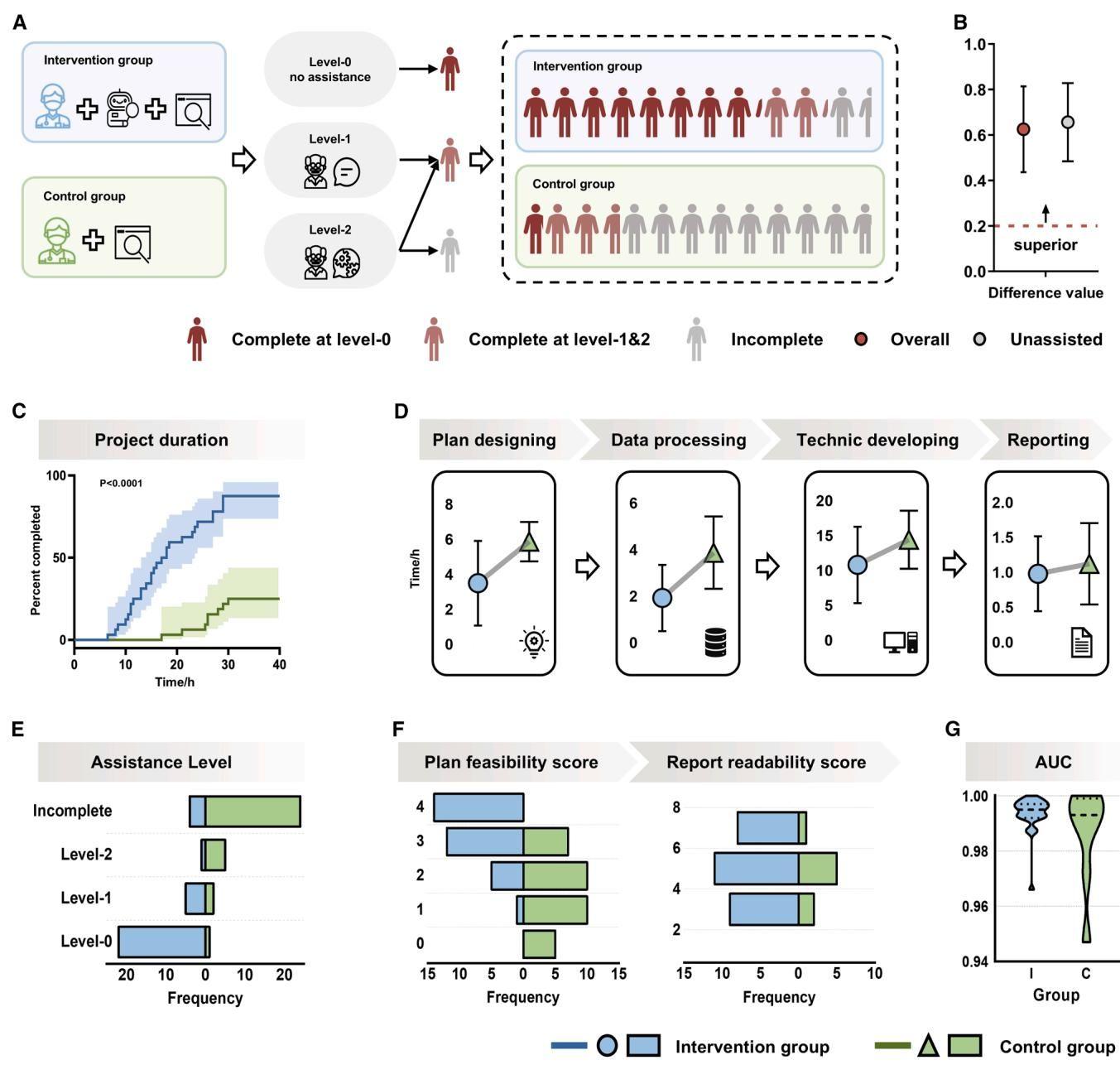
此外,专家们对医生提交的项目计划书进行了盲审打分。结果显示,“外挂”组的方案可行性评分中位数达到了3.0分(满分4分),显著高于“徒手”组的2.0分。这说明,ChatGPT不仅能写代码,还能在宏观的实验设计逻辑上给医生提供高质量的参谋。
3. 授人以鱼,还是授人以渔?
看到这里,你可能会问:这些医生是不是只是当了“搬运工”,把ChatGPT生成的代码复制粘贴,其实自己啥也没学会?
为了回答这个问题,研究团队设计了一个非常巧妙的“加赛”环节(Additional trial)。
在第一轮任务结束后,两组医生都经历了两周的“清洗期”(Washout period),让他们忘掉之前的具体操作。随后,新的挑战来了:
- “外挂”组的逆袭挑战:之前成功的“外挂”组医生,被要求去完成一个新的AI任务(晶状体浑浊检测)。重点是:这次没收ChatGPT,不准用AI,只能靠自己!
- “徒手”组的复活赛:之前失败的“徒手”组医生,允许使用ChatGPT,重新尝试原来的白内障识别任务。
结果令人深思:
- 真学到了东西:在被没收工具后,原本依赖ChatGPT的医生中,竟有41.2%的人在完全没有AI辅助的情况下,成功搞定了新项目。这说明,他们在与AI互动的过程中,确实内化了AI开发的逻辑和流程,掌握了“渔”的技巧。
- 工具的重要性:而原本失败的“徒手”组医生,一旦拿到了ChatGPT,80.0%的人成功完成了项目。这也反向证明了,对于零基础人群来说,AI工具确实是打破技术壁垒的关键钥匙。
4. 警惕!“AI依赖症”与“幻觉”陷阱
既然AI助手如此强大,我们是否可以从此高枕无忧,把一切都丢给它?答案显然是否定的。正如所有特效药都有副作用一样,AI这剂猛药也伴随着风险。
研究团队在实验结束后,对所有使用过ChatGPT的参与者进行了一次深度问卷调查。如图[4]所示,调查结果揭示了医生们内心深处的矛盾与担忧:
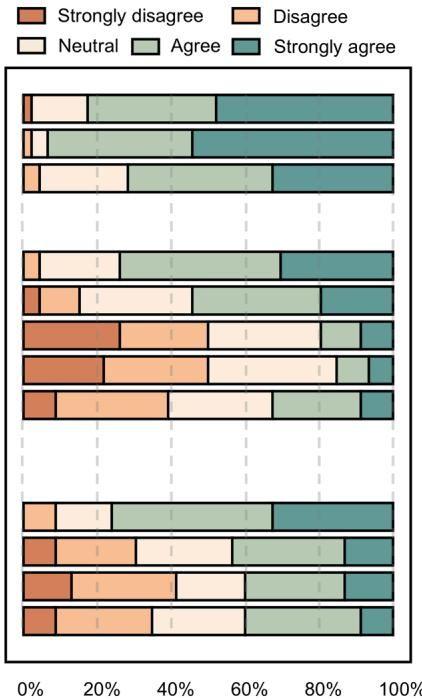
- 变懒的恐惧:虽然超过82%的参与者承认AI帮他们掌握了新技能,但有40.4%的人担心,过度依赖AI会导致“思维懒惰”,甚至削弱自己独立解决问题的能力。
- 知其然不知其所以然:约42.6%的人害怕自己只是在机械地复制粘贴AI的答案,而没有真正理解背后的原理。这种“二传手”式的科研,一旦离开AI,可能就会原形毕露。
此外,实验中还捕捉到了臭名昭著的“AI幻觉”现象。有时,ChatGPT会一本正经地胡说八道,比如推荐一个根本不存在的代码库,或者引用一篇虚构的论文。对于缺乏鉴别能力的初学者来说,这无异于一种隐蔽的误导。因此,保持批判性思维,不盲目轻信AI的每一个字符,是新时代科研人员的必修课。
5. 拿来即用!专家总结的“提问四部曲”
在实验中,研究人员还发现一个有趣的现象:同样是用ChatGPT,有的医生能迅速得到完美代码,有的医生却只能得到车轱辘话。区别在于——你会不会“提问”(Prompt Engineering)。
为了解决这个问题,研究团队基于成功者的经验,总结出了一套名为“CPGI”的黄金提问法则。这不仅适用于医学AI研究,也适用于任何需要AI辅助的复杂工作。如图[5]所示,一个完美的提问应该包含四个要素:

- Context(背景设定):别上来就问问题。先告诉AI你是谁,它又是谁。例如:“我是一名眼科医生,现在需要你作为一名资深的医疗AI算法专家来辅助我。”
- Problem(问题描述):清晰、准确地描述你遇到的困难。不要说“代码跑不通”,而要说“在处理裂隙灯图像数据增强时,旋转操作报错,错误代码是XXX”。
- Goals(目标拆解):把大问题拆成小目标。不要让AI“做一个模型”,而是让它“先列出数据预处理的步骤”、“再提供ResNet模型的搭建代码”。
- Iteration(迭代优化):这是最关键的一步。AI很少能一次给出一模一样的满分答案。你需要根据它的回复,不断追问、修正、反馈,直到获得满意的结果。
掌握了这套“CPGI”心法,你手中的AI才能从“聊天机器人”进化为真正的“科研参谋”。
6. 写在最后:打破壁垒,拥抱未来
这项发表在《Cell Reports Medicine》上的研究,给所有非计算机专业的科研工作者打了一剂强心针。它用铁一般的数据证明:技术门槛不再是阻碍创新的绝对高墙,大语言模型正在让科研变得“平权化”。
对于医生而言,这意味着你们可以将更多精力集中在提出好的临床问题上,而将繁琐的代码实现交给AI;对于医疗行业而言,这意味着更多贴近临床实际的“小而美”的AI模型将有机会诞生,不再唯大型科技公司马首是瞻。
当然,工具终究是工具。AI可以帮我们缩短通往山顶的路程,但它无法替代我们攀登时所需的毅力、判断力和对科学真理的敬畏。未来已来,无论是医生还是普通人,学会与AI共舞,或许就是通往下一个时代的入场券。
论文信息
- 标题:The effectiveness of large language models in medical AI research for physicians: A randomized controlled trial.
- 论文链接:https://doi.org/10.1016/j.xcrm.2025.102469
- 论文一键翻译:点击获取中文版 ➡️
- 发表时间:2025-11-26
- 期刊/会议:Cell reports. Medicine
- 作者:Yuanjun Shang, Yuanfan Lin, Ruiyang Li, ..., Haotian Lin
本文由超能文献“资讯AI智能体”基于4000万篇Pubmed文献自主选题与撰写,并经AI核查及编辑团队二次人工审校。内容仅供学术交流参考,不代表任何医学建议。
分享