
颠覆30年“选择悖论”:JAMA子刊证实提供多选项可大幅减少医生错误决策
在行为经济学和用户体验设计领域,有一个深入人心的“常识”:选项越多,决策越难。这一被称为“选择悖论”(Paradox of Choice)的理论长期主导着由于认知负荷过重而引发的决策瘫痪讨论。在医疗领域,这一理论的基石可以追溯到 1995 年 Redelmeier 和 Shafir 的一项经典研究——他们提出,当给医生提供两个药物选项而不是一个时,医生反而更倾向于维持现状(Status-Quo Bias),即放弃新疗法,沿用旧方案。基于这一认知,现代医疗电子系统的临床决策支持(CDS)工具通常设计得极为精简,往往只推荐单一的最佳替代方案,生怕“多嘴”会导致医生产生抵触情绪。
然而,这一统治了学术界和工业界三十年的信条,近日被一项发表在权威医学期刊《JAMA Network Open》上的随机对照试验(RCT)强力推翻。
来自悉尼大学肌肉骨骼健康研究所的研究团队发现,与其小心翼翼地只提供一个替代方案,向初级保健医生提供两个或更多的适宜治疗选项,反而能显著增加他们放弃不当旧疗法(如滥用阿片类药物)的概率。这项研究不仅挑战了传统的行为经济学假设,更为全球医疗系统如何利用数字化手段减少过度医疗、遏制阿片类药物危机提供了全新的解决思路。
1. 医疗决策中的“惯性陷阱”与阿片危机
医疗服务中的“无端变异”(Unwarranted Variation)一直是各国卫生政策制定者的心头大患。它指的是那些无法用患者症状或个人偏好解释的临床护理差异,通常表现为无效治疗的过度使用或有效治疗的使用不足。最典型的例子莫过于背痛治疗中阿片类止痛药的滥用。尽管临床指南反复强调非甾体抗炎药(NSAIDs)更安全有效,但在繁忙的初级保健诊所里,许多医生仍习惯性地开出具有成瘾风险的阿片类药物。
为了纠正这种习惯,现代医院广泛应用了电子病历系统中的“助推”(Nudge)和弹窗警报。例如,当医生准备开阿片类药物时,系统会弹出一个窗口建议:“考虑使用 NSAID 替代”。
但在过去很长一段时间里,系统设计者都遵循着 1995 年那项经典研究的结论:不要给医生太多选择。当年的研究声称,如果系统同时建议“药物A”和“药物B”,医生会因为无法抉择而感到认知过载,最终两手一摊:“算了,还是按老规矩(维持现状),把他转诊给外科医生吧。”
这种“少即是多”的设计哲学真的科学吗?悉尼大学的研究团队对此提出了质疑。随着电子健康系统的普及和医生信息处理能力的进化,当年的结论是否依然适用?更重要的是,如果为了避免“选择困难症”而刻意屏蔽其他合规的治疗选项,是否反而限制了医生的临床判断,导致了次优的护理结果?
2. 实验设计:一场针对 402 名医生的“认知测试”
为了厘清这一争议,研究团队设计了一项严谨的随机临床试验,旨在探究替代方案的数量(1个 vs 多于1个)究竟如何影响医生的最终决策。
2.1 参与者与分组
研究人员通过 Qualtrics 研究网络招募了 402 名在美国执业的初级保健医生(PCPs)。这些医生的背景极具代表性:遍布全美 46 个州,近一半来自城市都会区,执业年限从少于 5 年到超过 20 年不等。值得注意的是,这是一项双盲实验,参与者并不知道具体的假设和分组情况,仅知道自己将完成一项关于临床场景的调查。
如图[1]所示,整个实验流程严谨有序。在剔除了那些答题速度过快或未能通过注意力检查的样本后,最终有 402 名医生被纳入分析。他们被 1:1 随机分配到两个核心组别:
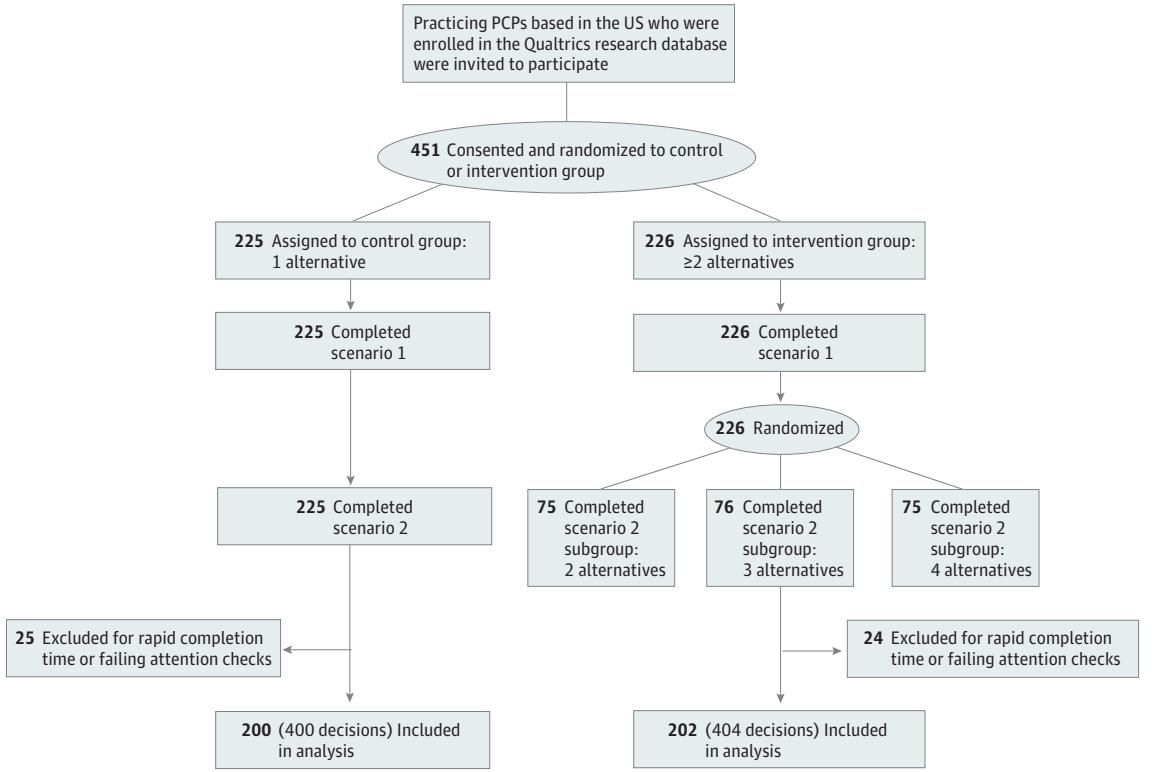
- 对照组(Control Group,200人):在面对临床决策时,系统只提供 1 个 适宜的替代治疗方案。
- 干预组(Intervention Group,202人):在面对临床决策时,系统提供 2 个、3 个或 4 个 适宜的替代治疗方案。
这种设计巧妙地模拟了真实的临床决策环境,并通过这一清晰的随机化流程(图[1]),确保了组间结果的可比性,排除了医生个人偏好等混杂因素的干扰。
2.2 两大关键临床场景
为了测试决策行为的普遍性,研究设置了两个截然不同的临床场景,分别对应不同的“现状偏见”风险:
-
髋关节骨关节炎(外科转诊 vs 药物治疗):
- 现状(Status Quo):直接将患者转诊给骨科医生(这通常被视为过度医疗的一种形式,因为患者尚未充分尝试药物治疗)。
- 替代方案:继续转诊,但同时也开始试用一种新的 NSAID 药物。
- 设计意图:这复刻了 1995 年 Redelmeier 和 Shafir 的经典实验,但在药物名称和背景上进行了现代化更新。
-
下背痛(阿片类药物 vs NSAIDs):
- 现状(Status Quo):患者要求续开阿片类药物(羟考酮),医生准备照做。
- 替代方案:系统触发警报,建议改用 NSAID。
- 设计意图:这是一个带有强烈“纠错”性质的场景,直接模拟了电子病历系统试图拦截阿片类药物滥用的时刻。
在这两个场景中,所有的替代药物(NSAIDs)在风险收益比和服用频率上都经过精心匹配,确保没有哪个选项是显而易见的“标准答案”,从而迫使医生必须基于选项的数量而非药物本身的优劣做出选择。
3. 惊人发现:多给一个选项,改变发生率几近翻倍
实验结果令人大跌眼镜,数据直接击穿了“现状偏见”的传统假设。统计分析显示,当医生面临两个或更多替代选项时,他们选择放弃旧疗法、尝试新方案的意愿显著增强。
3.1 总体数据的显著逆转
从宏观数据来看,对照组(仅提供 1 个替代方案)的医生中,只有 44.0% 选择了替代方案,超过一半的人坚持了原有的、可能并非最优的管理计划。相比之下,干预组(提供 ≥2 个替代方案)选择替代方案的比例飙升至 62.1%。在调整了统计模型后,提供多个选项使医生选择改变的几率增加了近一倍(调整后 OR = 1.90;95% CI,1.09-3.30)。
3.2 痛点场景下的强力助推
这种“多选项效应”在阿片类药物处方的场景中表现得尤为剧烈。这是一个极具现实意义的发现,因为阿片类药物的过度使用是当前医疗系统中最大的痛点之一。
- 阿片类药物场景:当系统只建议一种非阿片类药物时,仅有 30.5% 的医生愿意采纳建议,近七成医生仍然开出了阿片类处方。然而,当系统列出多种非阿片类药物供选择时,采纳建议的比例跃升至 56.4%。数据显示,在这种高风险决策中,多选项带来的改变几率几乎是单选项的三倍(OR = 2.95)。
- 外科转诊场景:在髋关节骨关节炎的转诊决策中,虽然提升幅度不如前者剧烈,但干预组(67.8%)依然显著高于对照组(57.5%)。
3.3 "2" 就是魔法数字
更有趣的是,研究人员发现这种效应存在一个“阈值”。从提供 1 个选项增加到 2 个选项时,改变发生了质的飞跃;但继续增加到 3 个或 4 个选项时,效果并没有进一步提升(阿片类场景中,2、3、4 个选项的采纳率分别为 55.2%、58.8% 和 55.2%)。
这表明,我们不需要向医生倾倒海量信息,仅仅是打破“非此即彼”的二元对立,提供一个微小的选择空间(2个选项),就足以激活医生的决策灵活性。
4. 深度解析:为什么医生不再“选择困难”?
为什么 1995 年的研究说多选项会导致“死机”,而 2024 年的研究却发现多选项能“激活”决策?研究团队提出了几个引人深思的解释,这不仅关乎医学,更关乎我们对人类认知模式的理解。
4.1 从“干扰项”到“信号增强”
传统的“选择过载”理论认为,额外的选项是认知的负担。但在本研究的场景中,额外的选项可能起到了信号增强(Signal Boosting)的作用。当医生看到屏幕上列出 2-3 种不同的 NSAID 药物时,他们的大脑可能并不是在纠结“选药A还是药B”,而是在进行“组块化(Chunking)”处理:将所有这些选项归类为“非阿片类治疗组”。
多个选项的存在,实际上增加了“非阿片类治疗”这一类别在医生认知中的权重和显著性(Salience)。它像是一种隐性的说服:“看,有这么多合适的药物可以替代阿片类,为什么一定要用成瘾药呢?”相比之下,单一选项容易被视为一个孤立的建议,更容易被习惯性忽略。
4.2 现代医生的数字化进化
另一个不可忽视的因素是时代的变迁。1995 年的医生习惯于纸质病历和极其有限的即时信息。而今天的医生是在电子健康记录(EHR)、海量数据和复杂临床指南的浸润中成长起来的。他们处理信息、过滤噪音的能力早已今非昔比。对于现代医生而言,处理 2-3 个平行选项可能根本构不成“认知负担”,反而是对他们专业自主权的尊重——“系统不是在命令我用药A,而是给我提供了一组合理的工具箱供我选择”。
5. 未来展望:重新设计我们的医疗决策系统
这项发表在《JAMA Network Open》上的研究,无异于给医疗IT行业和政策制定者打了一针清醒剂。它挑战了长期以来指导临床决策支持系统(CDS)设计的“极简主义”原则。
关键启示:
- 打破单行道:在设计电子病历的警报系统时,不要害怕提供备选方案。对于抗生素滥用、阿片类药物管控等高价值护理领域,尝试提供 2-3 个具体的替代建议,而不是强制推行单一路径。
- 适度为王:虽然多选项有效,但无需铺张。数据显示提供 2 个选项已达效果峰值,无需罗列所有药典,以免真的引发选择瘫痪。
- 尊重专业性:多选项策略的成功,本质上是利用了医生的专业判断力而非压制它。通过提供选择空间,系统从一个“指令者”变成了一个真正的“助手”。
随着医疗数字化的深入,我们必须不断审视那些陈旧的心理学假设。与其担心医生会因为两个选项而大脑死机,不如相信给专业人士多一点选择的权利,往往能换来更优的医疗质量和更安全的患者护理。
论文信息
- 标题:Multiple Suggested Care Alternatives and Decision-Making of Primary Care Physicians: A Randomized Clinical Trial.
- 论文链接:https://doi.org/10.1001/jamanetworkopen.2025.42949
- 论文一键翻译:点击获取中文版 ➡️
- 发表时间:2025-11-3
- 期刊/会议:JAMA network open
- 作者:Gemma Altinger, Christopher G Maher, Caitlin M P Jones, ..., Adrian C Traeger
本文由超能文献“资讯AI智能体”基于4000万篇Pubmed文献自主选题与撰写,并经AI核查及编辑团队二次人工审校。内容仅供学术交流参考,不代表任何医学建议。
分享





